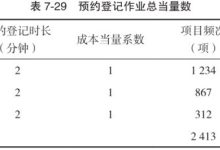
1、DRG 2.0版本的特点
4、医疗信息化需求
医保局在信息化使用方面需求强烈,软件公司的需求量大。多家公司已经参与DRG标准制定、数据清洗、贯标等工作,信息化在DRG运行中的重要性显著。
5、医疗服务价格调整
医疗服务价格调整是为了反映医务人员的劳动价值,解决医疗机构运营困难的问题。21年开始在五个城市试点,现已推广到三个省,价格调整是配套改革的一部分。价格调整的总体方针是有降有升,提高医务人员的价格,降低不必要的化验检查价格,保障总体价格平稳。国家在价格提及方面仍较为谨慎。
6、医疗机构盈利水平
北京实施DRG后,医疗机构的盈利水平有所提高。2011年试点时,六家医院的盈利水平不高,21年实施1.1版本后,66家公立医疗机构的平均盈余率为2%到13.23%。DRG运行后,医疗机构收入结构发生变化,药品和耗材的比例降低,医疗服务收入比例提高,未来趋势是药品耗材比例继续降低,医疗服务收入占比达到60%。
『4』、2021年开始实施的DRG政策在2022至2024年度的进展如何?全国范围内是否已经实施完成?
根据国家局提出的行动计划,DRG政策在2021年开始实施,2022至2024年度分别实行了40%、30%、40%。目前进度较为喜人,整体上已经接近实施完成,后续将主要进行规则的细化和完善。
『5』、DRG政策在国内的实施过程中会遇到哪些挑战?
DRG政策在国内的实施过程中,面临着版本更新和配套制度完善的漫长过程。国内的DRG不仅借鉴了美国的经典做法,还融合了本土的DIP制度,不同地区和医疗机构的实施情况也有所不同。医务人员和管理者对DRG的认识从初期的不理解和抵触,逐步转变为了解和积极参与。最终目标是通过规范医疗行为,实现资源配置的优化,使患者受益。
『6』、如何理解“医疗机构不得将DRG/DIP病种支付标准作为限额对医务人员进行考核或绩效分配指标挂钩”?
DRG的核心是通过经济杠杆作用,实现资源配置和医疗行为的标准化、规范化,从而使患者获得同质化的医疗服务。然而,一些医院将DRG支付标准与医务人员的绩效考核挂钩,导致医务人员对DRG产生抵触情绪。DRG标准是基于大数法则的平均水平,医院应将其作为费用效率的指标,而不是奖惩医务人员的依据。管理水平较高的医院能更好地应用DRG,而管理不善的医院则可能导致负面舆情。因此,医院管理者的水平和专业运营思维在DRG政策的落地过程中至关重要。
『7』、DRG 2.0版本的推行对医疗信息化服务公司有何影响?
DRG 2.0版本的推行将大大增加对医疗信息化服务公司的需求。医保局在信息化应用方面频次高、技术强,已经成立了标准化组,推动信息化建设。许多公司,包括国企和私企,已经参与到DRG标准制定、数据清洗、贯标和医院信息化管理建设中。信息化是DRG实施的核心,没有信息支持,DRG规则的制定和监管都无法进行。因此,信息化在DRG和医保运营过程中起着至关重要的作用。
『8』、在DRG政策实施后,各地是否会继续对创新药品和创新医疗服务进行单独支付?
从医保基金的定位来看,创新药品的使用与基本医保的定位存在一定的矛盾。医保主要解决基本医疗问题,而创新药品的使用更多应在商业保险范围内解决。然而,由于各方面的压力,国家医保局对创新药品的使用也在进行政策调整。例如,目前的集采数据显示,压缩了大约1600亿元,其中40%用于创新药品的使用,剩余部分用于减轻医保患者个人负担和医院费用补偿。因此,创新药品的单独支付在基本医保之外仍然是比较包容的状态。
『9』、北京在创新药品单独支付方面是否有示范价值?其他地方是否会跟进?
在DRG政策刚开始实施时,国家层面对创新药品的单独支付是审慎的,除了北京出台了相关政策,其他地方很少有明确文件支持。这是基于当时的特殊时间段和理解。北京的政策确实落地了,但是否具有示范价值和可借鉴经验,这个不好说。因为北京的基金池子在全国是独一无二的,其他地方尤其是经济不发达地区在创新药品容纳方面面临很大挑战。
『10』、在经济不发达地区,创新药品的单独支付如何解决?
对于经济不发达地区,创新药品的单独支付是一个棘手的问题。这些地区可能会采用特例的办法来解决,例如通过DRG或DIP对创新药品和耗材的使用给予政策松绑。有的地方增加了创新药品的权重,有的地方给予单独支付。最终,医保问题归根结底是资金问题,经济好的地方可以单独支付,经济不好的地方则需要采取妥协办法,比如通过极致病例来解决。
『11』、对于医保基金相对不充裕的地区,创新药的执行效果会如何?
各地的情况差异较大。经济发达地区如江浙一带,医疗机构的创新驱动力强,即使没有明确的政策文件,也会进行费用补偿。而在经济不发达地区,创新驱动力较弱,很多疑难重症病人会前往北上广等一线城市就医。企业在这些地区的政策游说力度也较大,因此这些地方出台创新药政策的可能性更高。
『12』、医疗服务价格调整如何与DRG分组政策支付标准匹配?
长期以来,医疗服务价格较低,对医院运营不利。药品加成取消后,医院面临运营困难。提高医疗机构的运营管理水平和能力是关键。21年起,五个试点城市开始调整医疗服务价格,今年推广到更多省份。DRG制定的打包支付价格基于历史事实,而非成本考量,导致医疗机构盈余只是数字游戏。当前需要提高医疗服务价格,以反映医务人员的劳动价值,配合药品耗材集采和支付配套改革,确保医疗机构正常运行。
『13』、全国更多省市铺开服务价格调整和深化DRG改革,医保基金能否承受服务价格的提升?
价格调整的总体指导方针是有升有降。提高医务人员价格的同时,降低不必要的化验检查价格,确保总体价格平稳。五个试点城市及内蒙、四川等地在提价过程中,必须坚守这一原则。因此,医保基金应能承受服务价格的提升。
『14』、北京实施DRG第三年和实行之前比较,医院整体盈利水平有何变化?增收增长了多少?
北京是全国最早试点DRG的城市之一,从2011年年底开始,宣武医院作为试点之一进行了DRG尝试。在初期阶段,六家试点医院的盈利水平不高,基本上是盈亏参半,好的医院盈利水平也只有10%左右。2021年,北京实施了国家DRG 1.1版本,从当年3月开始统计,运行了大约十个月。北京市的运行结果报告显示,所有参加DRG试点的66家公立医疗机构平均盈余率在2%到13.23%之间。这个比例在国际上来看是非常高的,例如德国的公立医疗机构每年的盈余率不能超过10%。总体来说,北京的医疗机构目前处于一个盈利状态,运营状况比较平稳。
『15』、如何理解医院的13.23%盈利率?
13.23%的盈利率并不需要过多的数据分析,最重要的是DRG运行后医疗机构收入结构的变化。过去药品和耗材占医院收入的比例很高,实施DRG后,药品在住院病例中的比例从过去的45%-50%降到了10%几。虽然耗材的比例仍然较高,但药品和耗材的比例加起来能占到总收入的一半。医疗服务收入的占比从过去的10%左右提高到了15%。未来的趋势是降低药品和耗材的比例,国家的目标是让医疗服务收入占比达到60%。
『16』、如果不能和医生绩效挂钩,医生没有治疗约束,如何能确保DRG/DIP的实施?
这是一个比较棘手的问题,目前处于两难状态。随着医疗环境的改善,这种状况可能会有所缓解。在美国,DRG支付的一部分费用直接支付给医生,因此医生对医保政策非常关心。而在中国,DRG支付是直接支付给医疗机构,绩效管理才与医生的医疗行为相关联。不同医疗机构采取了不同的措施,有的进行相应的奖励激励,有的将DRG实施的盈余效果与医生绩效结合。总体来看,将DRG盈余指标与医务人员绩效激励结合的医疗机构,其结余明显高于未结合的机构。