一、什么是血管内超声?
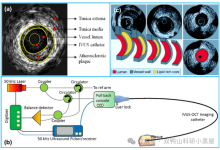
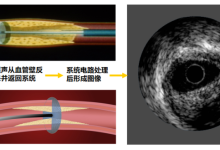
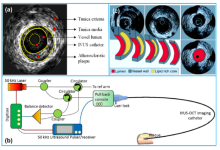
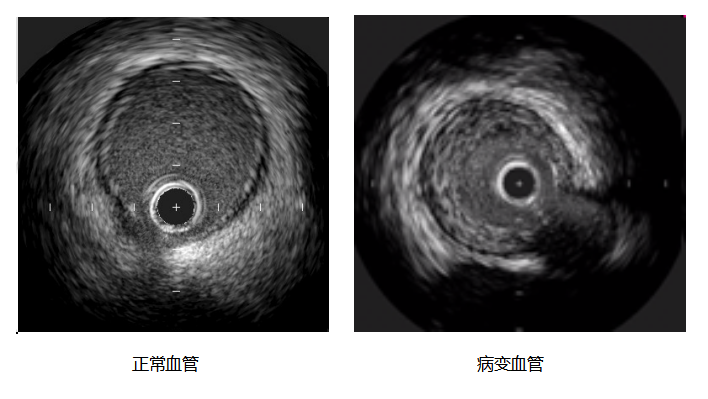
血管内超声(IVUS)通过导管技术将微型超声探头送入血管腔内,通过声波扫描和反射,从而提供在体血管腔内影像,能清晰显示管壁结构的厚度、管腔大小和形状等,精确地测量血管腔径及截面积,甚至可以辨认钙化、纤维化和脂质池等病变,发现冠脉造影不能显示的血管早期病变。
冠脉动脉造影曾被认为是冠心病诊断的“金标准”,但是随着技术的发展和认知的更新,再加上冠状动脉疾病越来越复杂,冠脉造影因只能反应血管管腔轮廓其局限性日益突出,IVUS能够全方位显示血管管壁情况、精确测定管腔、血管直径以及判断病变严重程度及性质,作为冠脉造影的重要补充手段,IVUS提高了病变诊断的准确性,对冠脉介入治疗的策略、支架选择和效果评价有着重要的指导意义。
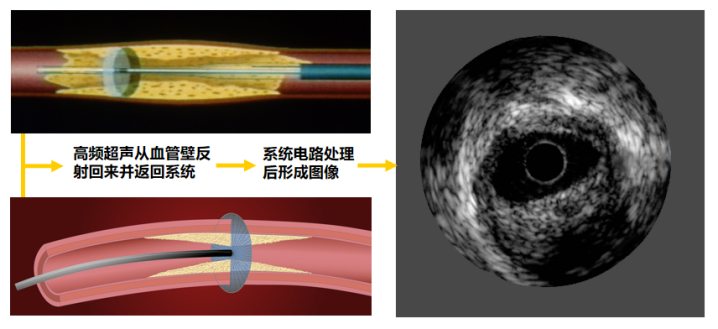
二、IVUS的成像原理
三、IVUS的应用范围
1.血管造影不能明确诊断的病例;
2.对治疗方法的选择;
3.评价即刻治疗效果;
4.远期效果随访;
5.科学研究。

四、IVUS在冠状动脉疾病中的主要应用场景
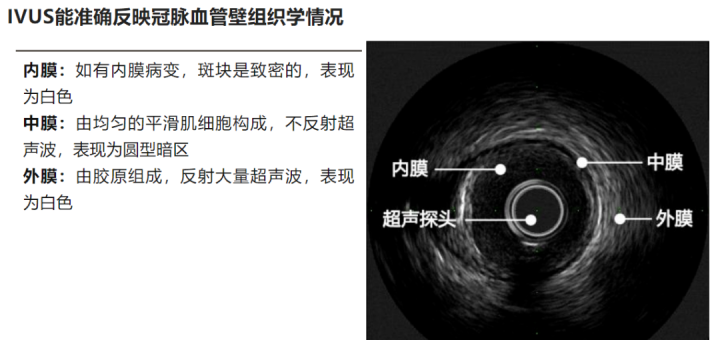
1.病变严重程度的判断和确定
(1)测算斑块负荷,计算面积狭窄率;
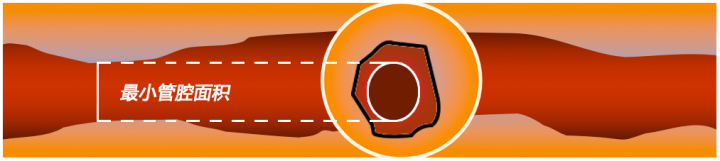
(2)测量最小管腔面积:在病变最重的地方测量最小管腔面积;
(3)在前两者的基础上,综合其他指标预测是否需要干预病变:在冠脉血管的近端(非主干病变),若病变最小管腔<4.0mm2,斑块负荷大于76%,一般认为是明显血流限制。
在左主干,若最小管腔面积:<6.0mm2,一般认为是明显血流限制。


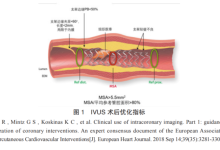
2.支架尺寸选择的测量
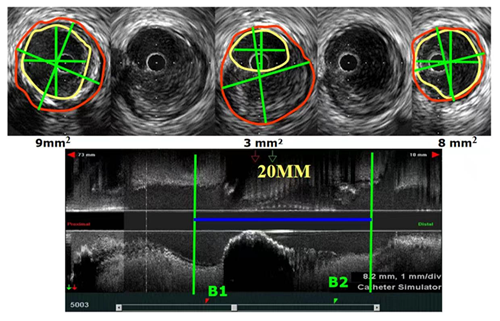
直径:支架直径要依据参考血管(病变最轻处)的直径综合选择,一般以中膜直径减去0.25mm为宜。
长度:支架长度的选择,总体原则是从正常段到正常段,即从病变最轻的阶段B1到阶段B2之间的距离(如下图所示)。
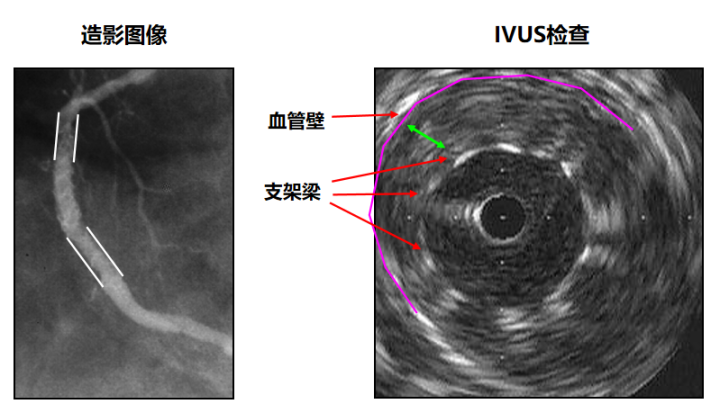
3.支架植入后效果检查
可确认支架是否贴壁和扩张良好,有无支架边缘夹层,有无组织脱垂,有无地理丢失,支架压缩等情况。因为IVUS检查将斑块和支架可视化,IVUS 检查能够发现支架术失败的真正原因, 并且经常发现扩张不全的支架。
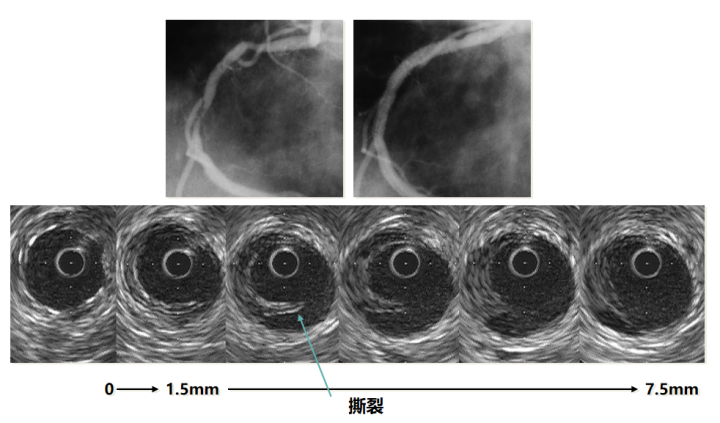
4.在特殊病变中的应用
(1)在慢性闭塞病变(CTO),可以用来发现无残端CTO入口并根据入口处斑块性质帮助医生选择导丝硬度;血管开通后可以帮助医生判断真假腔,判断真实血管的大小,帮助医生选择支架的落脚点等。
(2)在急性冠脉综合征(ACS),可以判断罪犯血管。
(3)在钙化病变中,可以帮助医生判断钙化的部位、严重程度,决定是否需要旋磨处理,以及旋磨后的效果,及支架植入后的膨胀程度。
(4)在分叉病变中,可以帮助医生决定手术方式,以及导丝进入支架网眼的位置。
五、IVUS在中国的发展
当前,随着冠心病介入诊治技术的快速发展,血管内影像学已经从最初的研究手段逐渐成为辅助医生完成介入诊治的一把利器,在冠心病的机制探查、介入诊断和治疗各环节的指导和优化全过程中,均扮演着重要角色。
血管内超声(IVUS)作为冠脉血管检查的新“金标准”,已成为心导管室的主要血管内成像方式,被誉为PCI医生的“第三只眼睛”,有助于医生制定最佳的治疗方案,指导支架放置以及确认和优化治疗结果,在冠脉介入治疗术前评估病变性质、分析病变参数和介入手术后的效果评估中均可以发挥重要作用。
近年来,我国冠脉介入领域发展逐渐成熟,PCI手术量自2009 年以来保持15%以上高速增长,目前每年已超百万例,PCI病例数位居世界第一,如何进一步提升PCI治疗效果,优化PCI治疗,是我国冠脉介入医师面临的首要问题。而优化PCI治疗则离不开腔内影像学的指导,术者不仅仅要做IVUS,更要借助IVUS加深对病变的了解,如钙化、夹层、狭窄程度、心肌桥等,这也是腔内影像学技术带给我们最重要的信息。通过腔内影像学指导,不仅可以提高术者对病变的了解,还可以指导治疗策略的制定,对优化PCI治疗、患者预后以及长期随访都起到了重要的指导作用。
目前IVUS已成为冠脉精准介入诊疗中不可或缺的诊断利器,被纳入相关临床指南和专家共识。在全球范围内,IVUS的临床价值得到了普遍认可,其中美国在PCI中应用IVUS的比例接近25%,欧洲发达国家也普遍超过25%,而日本由于全民医保的原因,在PCI中应用IVUS的比例接近90%,韩国使用比例超过80%,而以冠脉介入治疗闻名全球韩国Asan医学中心在左主干治疗中IVUS渗透率已接近100%。
中国已经进入了精准PCI的高速发展时代,对于广大年轻医师而言,为更好地应用IVUS指导为患者赢取更多获益,需要扎实地学习和掌握血管内超声的基本知识和技能,以提高PCI手术的质量和安全性。
截止2022年,中国IVUS的渗透率达到了15%,主要应用场景包括左主干、钙化及慢性完全闭塞性(CTO)病变。随着中国临床医生对IVUS应用场景越来越深刻的理解,未来国内IVUS渗透率还有较大的提升空间,有望在国内成为指导冠心病精准介入治疗的普及性工具。
六、世界关于IVUS的专家共识
2021年11月,日本心血管介入治疗协会(CVIT)发布了血管内超声检查专家共识。血管内超声(IVUS)检查可提供冠状动脉的精确解剖信息,包括定量测量和形态学评估。本文注意总结了IVUS检查评估方法以及用于经皮冠脉介入治疗的临床证据。
而2018年由欧洲心血管介入学会(EAPCI)组织撰写的首部腔内影像学临床应用专家共识在《欧洲心脏杂志》(European Heart Journal)在线发布,同年我国也发布了《血管内超声(IVUS)在冠状动脉疾病中应用的中国专家共识》,二者均从不同角度阐述了三个共同的问题:为何要使用腔内影像学检查?何时使用腔内影像学检查?如何使用腔内影像学检查?
IVUS中国专家共识纳入了迄今为止最有影响的临床研究,结合了国内IVUS专家的临床经验及使用体会,旨在提高IVUS的运用和解读水平,规范临床IVUS的应用。欧洲的腔内影像学专家共识是第一个评估腔内影像学指导PCI的文件,结合了众多腔内影像学相关重要临床研究,帮助确认腔内影像学获益的病人及病变类型。
为何要使用IVUS?
血管造影提供的是动脉腔的二维图像,不能全面准确的评估动脉粥样硬化,对于左主干、开口或分叉病变等存在解剖局限性,针对偏心型斑块、弥漫型斑块等病变的判断也可能存在偏差,而IVUS则能克服这些困难,对血管的情况做出准确判断。
目前关于IVUS改善患者临床预后的相关研究已经较为丰富。最新的ADAPT-DES是目前为止最大的前瞻性、非随机多中心的评估IVUS指导支架植入的大型研究。该研究纳入了来自美国11家临床中心的8582名受试者,其中IVUS指导组3362例,单纯造影组5221例,随访2年发现主要不良心脏事件发生率降低28%,心梗事件减少35%,支架内血栓事件减少60%。
来自我国的随机对照研究Ultimate研究纳入了1448例中国患者,随机分为IVUS指导组和单纯造影指导组,结果显示两组主要临床终点1年靶病变失败发生率分别为2.9%和5.4%,二者存在显著的统计学差异。
此外还有数个荟萃分析也同样值得关注。一项纳入了8项DES随机对照试验的荟萃分析显示IVUS指导DES植入可将MACE风险降低36%(RR 0.64, 95% CI 0.51-0.80),TVR风险降低40%(RR 0.60, 95% CI 0.43-0.83)。
欧洲腔内影像专家共识指出,IVUS的临床应用已经近30年,不断出现的大量观察性研究、RCT研究以及荟萃分析都显示,IVUS能够改善手术过程,提高PCI临床结果。
何时使用IVUS?
两部指南在这一问题上是一致的,即在病变越为复杂的情况下,IVUS的获益越大,包括长病变及CTO、左主干病变、ACS患者以及造影剂急性肾损伤的高危患者。并且我国的专家共识更为详细地介绍了各类病变的特点以及IVUS的操作细节。
欧洲支架共识推荐PCI过程中使用腔内影像的情形包括三部分:一是用于评估冠脉病变,包括造影显示不清、左主干狭窄、复杂分叉病变以及ACS的疑似犯罪病变;二是用于PCI术中的指导和优化;三是确认支架治疗失败机理,包括支架内再狭窄以及支架内血栓。
IVUS可帮助理解斑块形态,做好血管预处理,例如软斑块(脂质)、纤维性斑块和钙化性斑块就需要采用不同的预处理策略。
此外,IVUS可帮助选择合适的支架尺寸,在这一方面欧洲专家共识介绍得更为详细及实用。支架膨胀不全是预测早期支架内血栓和再狭窄的强力预测因子,选择合适的支架尺寸及后扩是非常重要的。IVUS指导支架尺寸主要依据以下方面:最小参考管腔尺寸(保守)、平均参考管腔尺寸、最大参考管腔尺寸、最小参考中膜尺寸、最小管腔直径处中膜对中膜尺寸(激进)。
欧洲专家共识指出支架置入后的优化目标为:对于非左主干病变,最小支架内面积(MSA)>5.5mm2,MSA/平均参考管腔面积>80%。支架落脚点的选择为避免斑块负荷>50%和富含脂质的组织。
总的来说,IVUS的临床价值在于能够测量病变特征、确定斑块和血管形态、帮助临床决策、优化支架植入。同时,IVUS对于复杂病变类型指导价值较高,可用于支架内再狭窄和血栓形成的病因鉴别与评估,有助于减少对比剂的使用,改善患者的短期及长期临床结局。