估计目前全球有近 2 亿人患有冠心病。尽管冠状动脉疾病的治疗取得了显著进展,但对不良冠状动脉事件的预测仍然具有挑战性。几十年来,心肌缺血的影像学一直被用于识别和管理冠心病患者。这种方法的基本原理是心肌缺血是造成患者症状的原因,而且多种成像模式的研究已证明心肌缺血与未来心肌梗死风险之间存在密切联系。然而,最近多项随机对照试验证实,尽管能非常有效地减少心肌缺血,但阻塞性冠状动脉病变支架植入并不能改善临床预后。这意味着缺血与后续心肌梗死之间的关联并非因果关系。
最近对 ISCHEMIA试验进行的事后分析表明,缺血程度对大多数临床终点(包括全因死亡和心血管死亡)的风险判别能力较差。与此相反,无论缺血负担如何,冠状动脉疾病的严重程度都是几乎所有临床终点(包括全因死亡、心血管死亡和心肌梗死)的有力预测因素。解剖斑块评估优于功能性缺血检测表明,为了改善冠状动脉疾病的风险分层,应更加重视冠状动脉斑块,同时承认缺血检测对已确诊的冠状动脉疾病患者仍具有重要意义,尤其是在评估症状方面。在此基础上,最近的指南在评估慢性冠状动脉综合征时对解剖检测、功能性收缩储备试验和灌注成像给予了同等重视。
病理学 动脉粥样硬化的形成
动脉粥样硬化的起因是胆固醇在动脉内膜沉积,最常发生在低剪切应力和内皮功能障碍的部位。随后的低密度脂蛋白胆固醇氧化会导致炎症反应,并引起 T 淋巴细胞和巨噬细胞的浸润。后者消耗氧化的低密度脂蛋白胆固醇,形成泡沫细胞。这些最初的病变往往会静止多年,甚至消退。然而,在环境损伤和免疫失调的情况下,促炎症细胞表型就会形成,并促进持续的炎症、细胞死亡和富含大量脂质的坏死核心的形成。最终,这些过程会推动疾病进展,并导致斑块破裂。钙化是对严重坏死斑块炎症的一种愈合反应。微钙化形成的早期阶段是破裂和不稳定斑块的常见特征,在这一阶段,愈合不完全,炎症仍然活跃,薄纤维帽会因微小的钙化沉积而进一步减弱。与此相反,有人推测终末期的大钙化沉积会产生硬化的钙化动脉粥样硬化帽,从而使斑块得到控制并保持稳定。这些临床观察结果与有限元分析和临床前模型显示的结果一致,即大块钙化沉积物会降低相邻斑块的周向应力,而小沉积物会增加其边缘的应力。要了解钙化与斑块稳定性之间的关系,还需要做更多的工作。
心肌梗死的原因
动脉粥样硬化斑块的破裂或侵蚀会导致管腔血液暴露于坏死核心或内皮下基质中的高血栓形成内容物。某些斑块比其他斑块更容易破裂或侵蚀。典型的易损斑块具有薄纤维帽、富脂坏死核心、炎症和微钙化等特征。识别它们已成为心脏病学的主要研究目标之一。然而,心肌梗死并不是急性斑块破裂的必然结果。事实上,病理研究一致表明,大多数斑块破裂事件实际上是亚临床的,导致斑块生长和愈合,而不是症状和临床事件。因此,仅斑块破裂不足以导致心肌梗死,急性临床冠状动脉事件的发生还取决于血液,尤其是斑块血栓形成的快速进展和闭塞程度。
与心肌梗死风险相关的关键斑块因素
根据基本病理和最新临床试验数据,有 4 个因素成为心肌梗死总体风险的关键因素。这些因素可以组合成风险的 4 个核心决定因素,包括斑块负荷、斑块类型、动脉粥样硬化斑块活性和斑块血栓形成。它建立在 Arbab-Zadeh 和 Fuster 提出的风险三角的基础上,但侧重于非侵入性成像,并在近期多项观察性研究的基础上纳入了对动脉粥样硬化斑块类型的评估。本文将探讨如何使用现代非侵入性方法对上述每个因素进行评估,以及这将如何改善心肌梗死的预测。与 Arbab-Zadeh 和 Fuster 类似,我们也承认这些成像评估应结合其他因素(包括遗传、饮食、环境条件、药物和合并症)来考虑,作为对患者整体治疗方法的一部分。斑块负荷是证据基础最坚实、文献资料最丰富的评估方法,我们先从斑块负荷开始,然后再讨论该领域中逐渐出现的新因素。
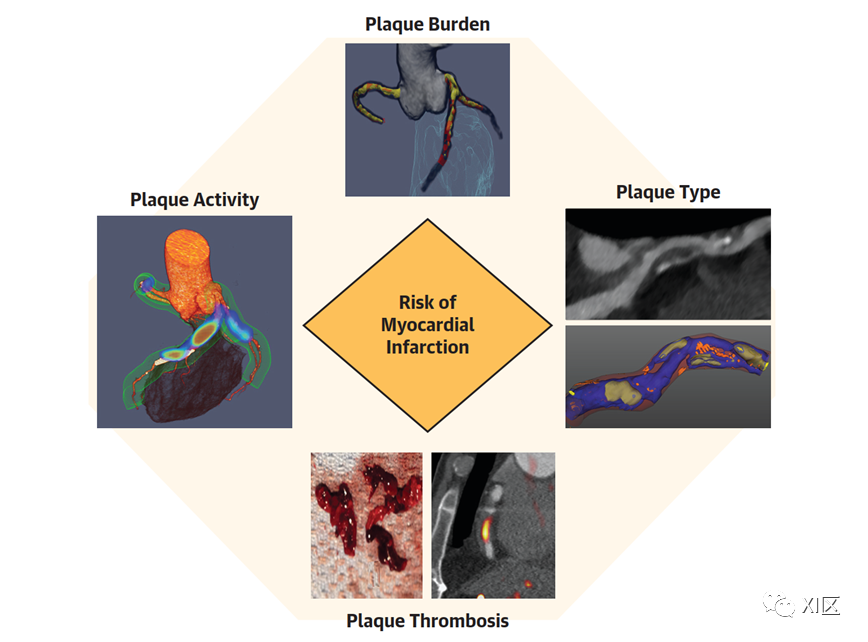
根据潜在的病理学和最近的临床试验数据,有4个因素是导致心肌梗死总体风险的关键因素:1)斑块负担;2) 斑块类型;3) 动脉粥样硬化疾病活动性;和4)斑块血栓形成。(上)基于冠状动脉CTA的定量斑块分析的三维(3D)渲染,包括橙色低密度斑块和黄色钙化斑块。(左)冠状动脉CTA与正电子发射断层扫描配准的3D渲染图,用于评估18F-NaF摄取(蓝色和红色)。(右)冠状动脉左前降支的CTA,具有广泛的低密度斑块,并伴有低密度斑块为橙色、钙化斑块为黄色和血管管腔为蓝色的血管3D渲染。(下)配准的CTA和18F标记的菲班(fiban)类配体正电子发射断层扫描用于右冠状动脉内血栓成像。
斑块负荷
冠状动脉粥样硬化的存在是 1 型心肌梗死的先决条件。事实上,冠状动脉CTA显示冠状动脉正常且无斑块的患者预后极佳,6 年后发生 1 型心肌梗死的风险基本为零。这是基于一个简单的逻辑,即斑块越多,斑块破裂的可能性就越大,此时血液中的血栓形成足以导致急性血管闭塞和心梗。无论采用哪种成像工具,这种强大的预后关系始终如一,斑块负荷评估始终优于其他标志物,包括心血管风险评分和是否存在阻塞性冠状动脉狭窄。这一点很重要,因为在斑块层面上,超过三分之二的心肌梗死是由先期血管造影显示为非阻塞性病变的病变破裂引起的–有创血管造影在近 30 年前就注意到了这一观察结果,最近冠状动脉 CTA 又证实了这一点。在患者层面上,PROMISE试验发现,大多数不良冠状动脉事件都发生在冠状动脉非阻塞性斑块患者身上。
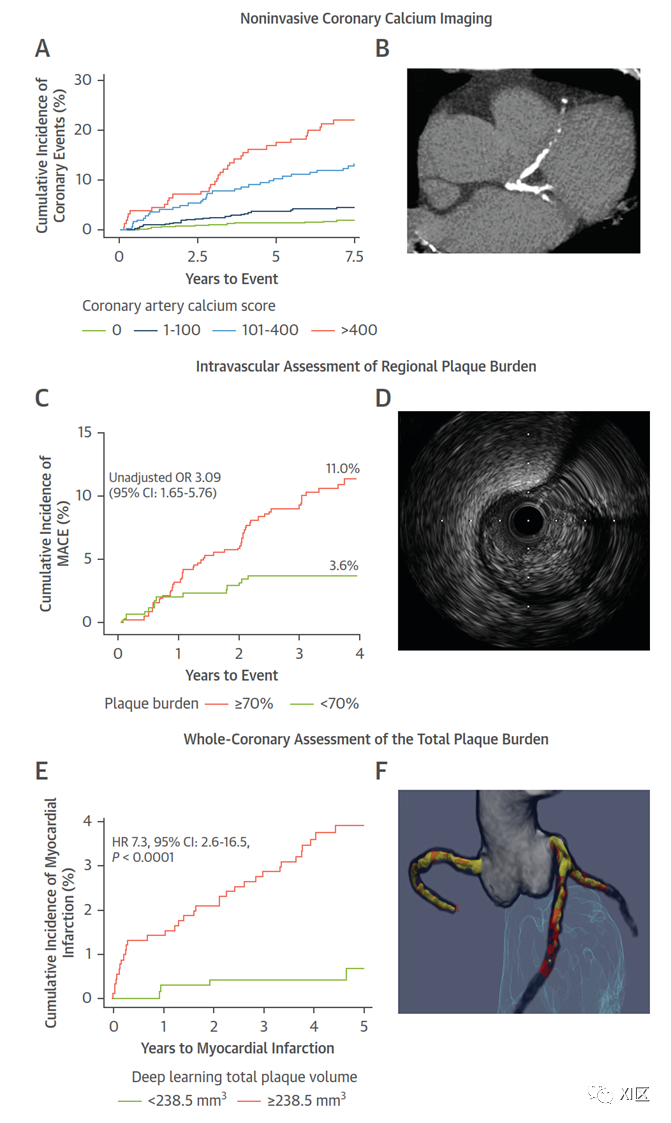
(上)CT冠状动脉钙化的无创成像。(A)在EISNER前瞻性随机试验中,冠状动脉钙分为0、1至100、101至400和400以上的参与者中冠状动脉事件的累积发生率。(B)69岁男性病例,他在冠状动脉中有很高的疾病负担(冠状动脉钙评分为562 Agaston单位)。(中)冠状动脉斑块负荷的血管内评估。(C)根据斑块负荷进行二分的患者中主要不良心血管事件(MACE)的累积发生率。(D)72岁女性冠状动脉左前降支近端斑块负荷高的病例。(下)(E,F)冠状动脉CTA数据的定量斑块分析,用于测量整个冠状动脉总斑块负荷。
动脉粥样硬化斑块负担直接评估
多年来, CT冠状动脉钙化评分一直被用作整体冠状动脉斑块负荷的替代指标。虽然 CT 冠状动脉钙成像在成本、实用简便性和低辐射负担方面具有重要优势,但它也有局限性(参见XI区:CT钙化积分:存在的问题与优化方法)。首先,它无法告知管腔狭窄的严重程度,因此无法为疑似心绞痛患者提供诊断信息。其次,它只能告知是否存在钙化冠状动脉斑块,而不能直接评估非钙化斑块(最有可能导致心血管事件的斑块类型)的存在和负担。最值得注意的是,他汀类药物(一种已知可降低心肌梗死风险的药物)会增加而非降低冠状动脉钙化评分。最近的研究表明,这一明显的悖论反映了他汀类药物对动脉粥样硬化斑块表型的愈合作用,促进了从高风险的非钙化斑块(其负荷减少)向低风险和稳定的钙化斑块(其负荷增加)的过渡。正如将要讨论的,这些问题促使人们更加关注采用更全面的方法来测量钙化、非钙化和总斑块负荷。现在,CT 造影和新型图像分析方法已经可以做到这一点,在一些初步研究中,这些方法提供的预后信息比单纯的冠状动脉钙化评分更为有力。
动脉粥样硬化斑块负担的间接和半定量评估
临床实践中用于对患者进行风险分层的大多数方法都可被视为斑块负荷的替代测量方法。这些方法包括单血管与多血管疾病的概念、节段受累评分、CAD-RADS 2.0(冠状动脉疾病报告和数据系统 2.0)评分、杜克预后指数和 SYNTAX(经皮冠状动脉介入治疗与 Taxus 和心脏手术之间的协同作用)评分系统。同样,也可以说缺血评估是冠状动脉粥样硬化斑块负荷的间接替代物,这也是它们与事件相关的机制。大多数阻塞性斑块都有很大的斑块负荷,因为它们必须克服正性格氏(Glagovian)重构才能导致冠状动脉管腔阻塞。
下期我们继续分析斑块类型与研究进展。