估计目前全球有近 2 亿人患有冠心病。尽管冠状动脉疾病的治疗取得了显著进展,但对不良冠状动脉事件的预测仍然具有挑战性。几十年来,心肌缺血的影像学一直被用于识别和管理冠心病患者。这种方法的基本原理是心肌缺血是造成患者症状的原因,而且多种成像模式的研究已证明心肌缺血与未来心肌梗死风险之间存在密切联系。然而,最近多项随机对照试验证实,尽管能非常有效地减少心肌缺血,但阻塞性冠状动脉病变支架植入并不能改善临床预后。这意味着缺血与后续心肌梗死之间的关联并非因果关系。
最近对 ISCHEMIA试验进行的事后分析表明,缺血程度对大多数临床终点(包括全因死亡和心血管死亡)的风险判别能力较差。与此相反,无论缺血负担如何,冠状动脉疾病的严重程度都是几乎所有临床终点(包括全因死亡、心血管死亡和心肌梗死)的有力预测因素。解剖斑块评估优于功能性缺血检测表明,为了改善冠状动脉疾病的风险分层,应更加重视冠状动脉斑块,同时承认缺血检测对已确诊的冠状动脉疾病患者仍具有重要意义,尤其是在评估症状方面。在此基础上,最近的指南在评估慢性冠状动脉综合征时对解剖检测、功能性收缩储备试验和灌注成像给予了同等重视。
上期我们分享了上半部分(参见XI区:无创冠脉粥样硬化斑块成像最新进展(上)),今天我们继续分享相关知识。
01.斑块类型
由于了解到某些斑块表型与斑块破裂和心肌梗死的关系更为密切,因此人们对易损斑块的概念产生了浓厚的兴趣,并开发了新的方法来检测临床病情稳定患者的不良斑块特征。最初的研究围绕侵入性成像策略展开,主要是血管内超声 (IVUS) 和光学相干断层扫描 (OCT),最终形成了 PROSPECT试验。在 697 名出现急性冠状动脉综合征并接受经皮冠状动脉介入治疗的患者中,参与者接受了 3 血管 IVUS 检查,以寻找形态不良的病变。尽管在 313 名患者中总共发现了 595 个薄帽纤维瘤,但在 3 年的随访中只观察到 6 例心肌梗死。这一结果表明,大多数表型不良的斑块(97%)会愈合或破裂,不会引发临床事件。在一项针对 1,778 名接受冠状动脉 CTA 检查的胸痛患者的研究中,虽然有 608 人具有不良(高危)斑块特征,但在 5 年的随访期间,这些患者中仅有 25 人发生了心肌梗死。
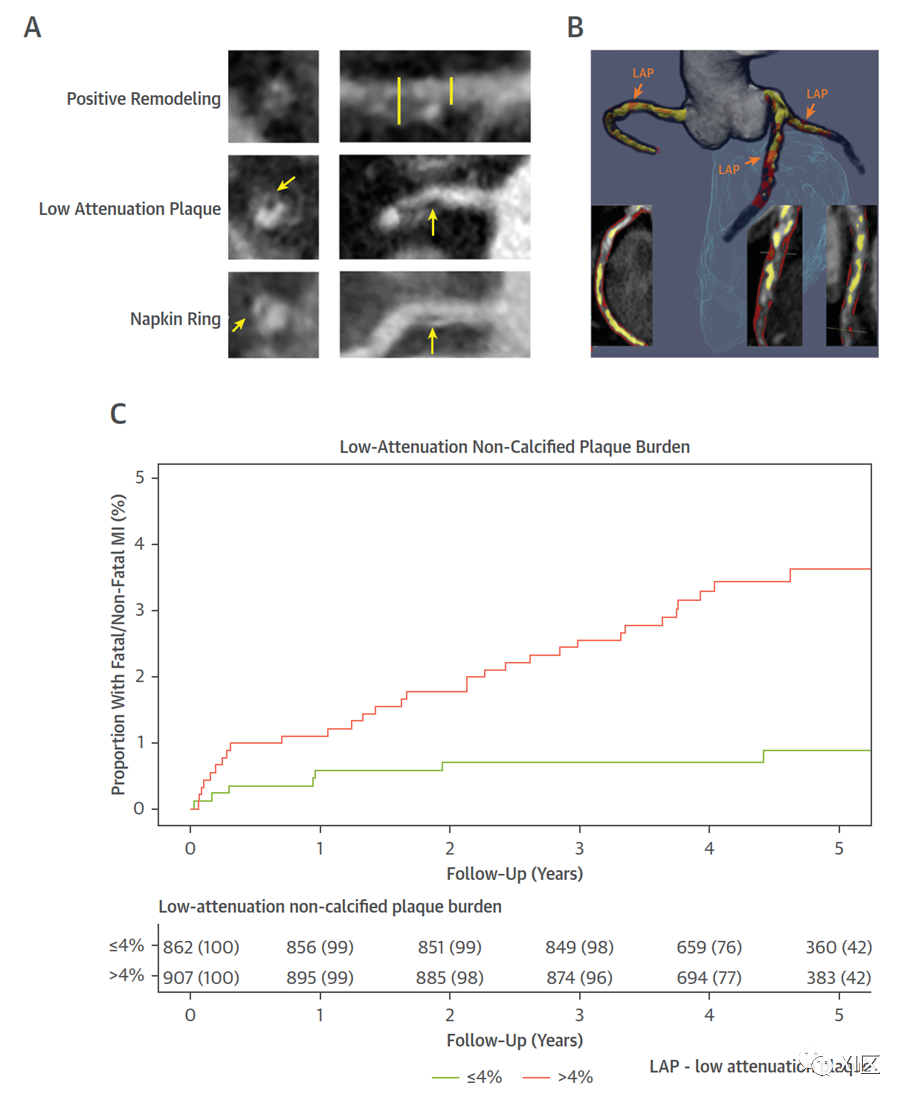
(A)冠状动脉CTA中的不良斑块特征:按节段视觉评估正性重构、低密度斑块(LAP)和餐巾环征。(B)基于CTA的定量斑块分析的三维呈现,包括橙色LAP、红色非钙化斑块和黄色钙化斑块。(C)根据在整个冠状血管系统中测量的定量评估的LAP负荷进行二分法的患者中致命性或非致命性心肌梗死(MI)的累积发生率。
这些发现促使研究人员和临床医生改变方法,从基于病变的策略转向患者层面的方法。在后者中,不良斑块的负担在整个冠状动脉血管中被量化为一个连续变量,可用于识别出现不稳定疾病模式的患者,这些患者因此出现不良预后的风险较高。Motoyama 等人证实,在冠状动脉 CTA 上出现不良斑块(作为坏死核心标志的正性重构或低衰减[<30 HU] 斑块)的患者,在 4 年的中期随访中发生急性冠状动脉综合征的风险会增加 12 倍。一项对 13,977 例患者进行的荟萃分析也报告了类似的结果,其中不良斑块特征再次识别出患者发生主要心血管不良事件的风险增加了 3 倍以上。但这些研究都没有检查不良斑块的识别在校正斑块负荷后是否仍具有预后意义。不过,最近的一项 SCOT-HEART试验的子分析对此进行了探讨。同样,存在不良斑块(正性重构或低密度斑块)的患者随后发生心肌梗死的风险增加了 3 倍。但是,如果将冠状动脉钙化评分形式的斑块负荷纳入模型,则这种预测能力就会丧失。在使用这种二元方法时,不良斑块的存在似乎是动脉粥样硬化斑块负荷的另一种替代标志。
0.2 低密度斑块负担
这些关于斑块类型和斑块负荷之间相互作用的观察结果,以及冠状动脉事件风险应在每个患者层面而非每个斑块层面来感知的原则,促成了不良斑块负荷的概念,从而利用了两种方法的潜在优势。现在,先进的冠状动脉 CTA 成像和图像分析技术已经可以做到这一点。其中包括钙化斑块(类似于CT平扫上的 CT 钙化评分),以及非钙化斑块类型,如纤维斑块、纤维脂肪斑块和作为坏死核心标志的低密度斑块(<30 HU)。这些定量斑块负荷测量结果看起来很可靠,具有良好的观察者变异性、扫描-扫描再现性以及与血管内超声评估的密切关联性,而且正如最近所显示的,利用深度学习可以在几秒钟内得出结果。它推进了易损斑块的概念,即不考虑患者是否存在单个高风险斑块,而是考虑整个冠状动脉血管中作为连续变量的不良或易损斑块的负担。Williams 等人的研究表明,低密度斑块负荷是预测稳定型胸痛患者预后的最有力指标:低密度斑块负荷大于 4% 的患者发生致命或非致命心肌梗死的可能性要高出 5 倍。尽管存在共线性和强相关性,但无论心血管风险评分、Agatston 冠状动脉钙化评分以及是否存在阻塞性冠状动脉疾病,这种关联性仍然存在。ICONIC试验也报告了类似的观察结果,该试验是一项巢式病例对照研究,旨在描述急性冠状动脉综合征的动脉粥样硬化前兆。最近,RAPID-CTCA和一项针对已确诊冠状动脉粥样硬化患者的事后分析也发表了补充性研究结果。基于大型观察性数据集的进一步研究应重点关注不良斑块负荷标记物是否会增加总斑块负荷评估所提供的风险分层功能。
斑块定量分析可用于跟踪动脉粥样硬化斑块组成随时间的变化,并从机理上揭示新型危险因素或疗法的影响。Kaiser 等人的研究表明,血浆脂蛋白(a)浓度升高(70 mg/dL)的患者冠状动脉低密度斑块负荷进展更快。这些发现从机理上解释了血浆脂蛋白(a)浓度高与心血管风险之间的关系。在最近的 EVAPORATE试验中,与服用安慰剂的患者相比,服用二十碳五烯酸乙酯(icosapent ethyl)的患者低密度斑块的进展较慢,但应注意的是,安慰剂似乎加速了这种形式斑块的进展。今后还需要进行研究,探讨是否可以利用定量斑块分析来帮助管理个体患者、调查对治疗的反应并在必要时进行个性化的加量或减量治疗。
0.3 斑块活性
对于已确诊的晚期冠状动脉疾病患者(即患有多支血管冠状动脉疾病或既往有经皮冠状动脉介入治疗、冠状动脉旁路移植术或心肌梗死病史的患者),斑块负荷和斑块类型的评估似乎作用不大,这主要是因为这些患者中的大多数已具有较高的斑块负荷和不良斑块特征。相反,疾病活动性的概念可能更有价值,可以将患者区分为处于活动性不稳定疾病状态的患者和处于慢性静止和真正稳定动脉粥样硬化状态的患者。
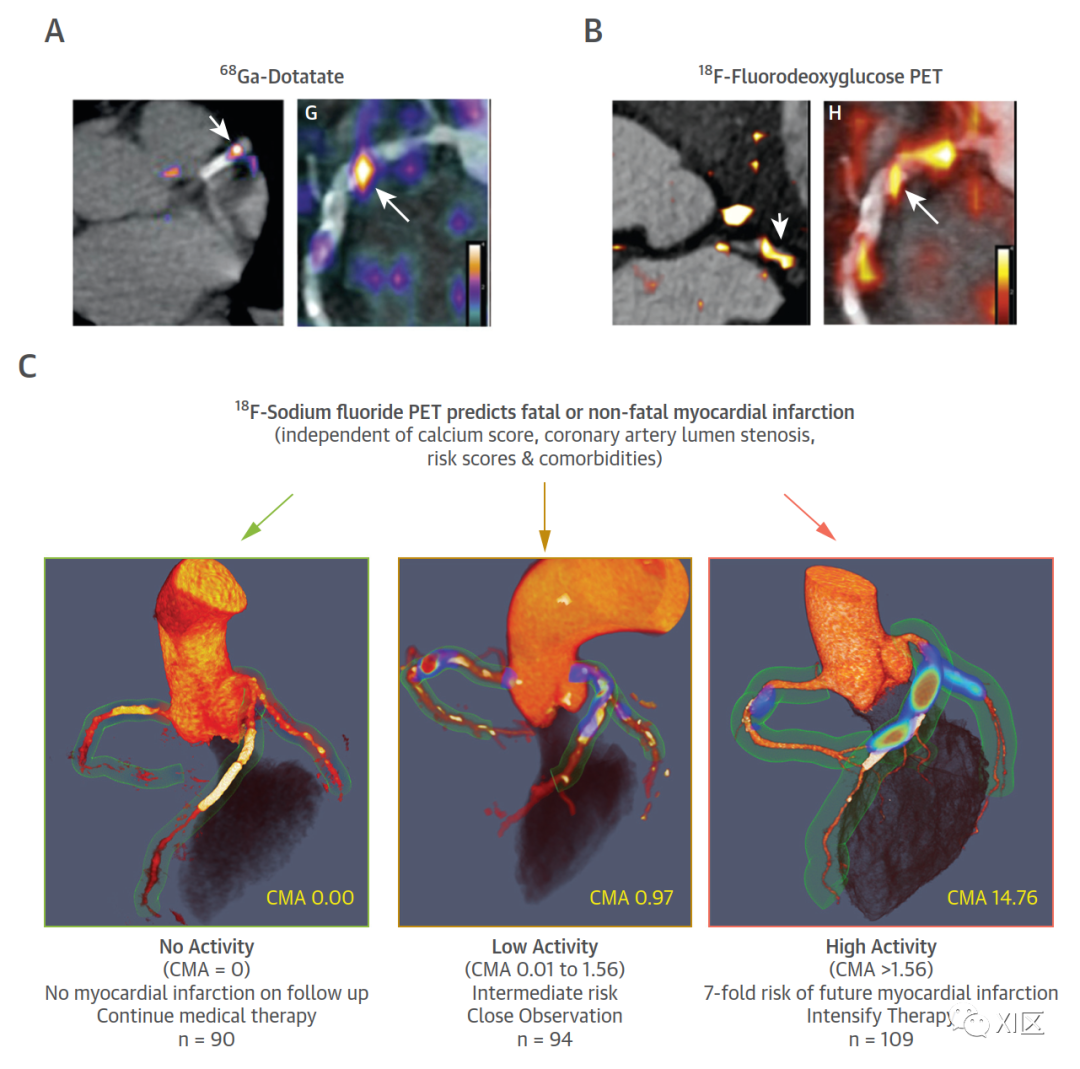
(上)(A)68Ga-DOTATE和(B)18F-脱氧葡萄糖的冠状动脉PET炎症成像。(下)(C)18F氟化钠冠状动脉PET成像,用于对已确诊冠状动脉疾病患者的冠状动脉微钙化活性(CMA)和风险分层进行成像。
斑块活性对预后的重要性首次在接受连续 CT 成像检查以评估疾病进展的患者中得到强调。在对 449 例接受重复冠状动脉 CTA 检查的患者进行的分析中,56 例斑块进展的患者中发生了 8 例(14.3%)事件,而在 367 例斑块未进展的受试者中仅发生了 1 例(0.3%)事件。PET可提供有关生物过程活性的信息,但前提是要有针对性的放射性示踪剂。这些示踪剂注入人体后,会在发生相关疾病过程的部位聚集。PET 扫描仪的进步现在可以进行高级运动校正并与冠状动脉 CTA 融合,从而将疾病活动映射到冠状动脉,并提供 CT 所提供的补充信息。虽然目前已对冠状动脉中几种不同 PET 示踪剂的活性进行了研究,但文献中最先进的是 18F 氟化钠(18F-NaF),它也是唯一能描绘动脉粥样硬化斑块活性并提供预后信息的冠状动脉 PET 示踪剂。它已被应用于其他多种心血管疾病,包括主动脉瓣狭窄、人工瓣膜变性、腹主动脉瘤疾病、外周血管疾病和勃起功能障碍,可持续预测疾病进展和临床事件。在冠状动脉中,18F-NaF 摄取可定位到单个冠状动脉病变,识别 IVUS、OCT 和 CT 上具有多种不良特征的斑块以及具有不利风险特征的患者。在一项对急性心肌梗死后不久成像的 40 名患者的研究中,18F-NaF 摄取始终定位在急性心肌梗死的犯罪区域。虽然具有科学意义,但与回顾性识别犯罪斑块相比,前瞻性预测心肌梗死具有更大的临床价值。在一项由两个中心对近 300 名晚期冠状动脉疾病患者进行的多模态成像研究中,使用冠状动脉微钙化活性的综合测量方法测量了整个冠状动脉血管的冠状动脉18F-NaF 摄取量。冠状动脉18F-NaF 活性成为心肌梗死最有力的独立预测指标,超过了所有其他已确定的预测指标,包括合并症负担、心血管风险评分、冠状动脉钙化评分以及阻塞性冠状动脉疾病的存在、严重程度和范围。重要的是,冠状动脉 18F-NaF 活性高的患者发生心肌梗死的风险是普通患者的 8 倍,而没有冠状动脉 18F-NaF 活性的患者尽管冠状动脉粥样硬化已到晚期,却没有发生心肌梗死。前一种患者可能需要接受强化治疗,如 PCSK9(9 型螺旋体蛋白转换酶抑制剂)疗法或抗炎药物,而后一种患者则可以避免此类治疗。
最近,PREFFIR试验进一步验证了用18F-NaF PET 进行斑块活动成像的有效性。在这项前瞻性多中心国际纵向队列试验中,704 名患有多支冠状动脉疾病和近期发生过心肌梗死的患者接受了18F-NaF PET 检查,并接受了中位 4 年的随访。虽然冠状动脉斑块活性的增加对计划外冠状动脉血运重建没有明显影响,但它与全因死亡、心源性死亡或非致死性心肌梗死发生率的增加有关,这强调了冠状动脉粥样硬化斑块生物学特性和活性在自发性动脉粥样硬化血栓事件中的重要作用。由于所有研究参与者在接受冠状动脉 CTA 检查的同时还接受了 18F-NaF PET 检查,因此在不久的将来,PREFFIR 试验数据集将能深入分析斑块类型、负荷和活性之间的相互作用。
冠状动脉 CTA 测量的冠状动脉周围脂肪组织 (PCAT) 密度是疾病活动性和斑块炎症替代指标的另一种潜在评估方法。这项新技术可评估紧邻冠状动脉的脂肪组织的 CT 衰减,从而独立预测不良心脏事件。有趣的是,PCAT 的衰减与18F-NaF 摄取有关,支持这两种疾病活动性评估之间的联系,更广泛地说,支持血管炎症与钙化活动性之间的联系。此外,在一项观察性研究中,PCAT 的增加与冠状动脉粥样硬化斑块脂质成分的进展有关,表明它可预测疾病的进展。在18F-NaF 摄取和斑块定量分析的基础上测量 PCAT 的附加值还有待研究。此外,有必要进行纵向研究,以确定斑块活性随时间的变化特征。
0.4 斑块血栓
斑块的最后一个关键评估指标是斑块血栓形成。如前所述,亚临床斑块破裂很常见。亚临床斑块血栓的检测有望成为有效的风险预测指标,因为它是最接近急性冠状动脉综合征的病理疾病状态。此外,斑块血栓的检测有望在急性心肌梗死后识别犯罪斑块,并区分 1 型和 2 型心肌梗死。OCT 和 IVUS 等侵入性评估可以高分辨率检测斑块血栓形成。然而,这些方法仅限于接受侵入性血管造影术的患者,而且不能用于管腔严重阻塞性狭窄的血管。
现在有几种新型成像技术可以对冠状动脉斑块血栓进行无创评估,并可应用于更广泛的冠状动脉疾病患者中。T1 加权心血管磁共振可评估高铁血红蛋白,高铁血红蛋白是急性血栓和出血的一种成分,在 T1 加权成像中信号非常高。在一项针对 568 名稳定期患者的研究中,Noguchi 等人发现 159 名受试者在 T1 加权成像上有高强度冠状动脉斑块。在随访期间,这 159 名患者中有 26% 发生了不良冠状动脉事件,而在未出现此类病变的 409 名患者中,只有 3% 发生了不良冠状动脉事件。
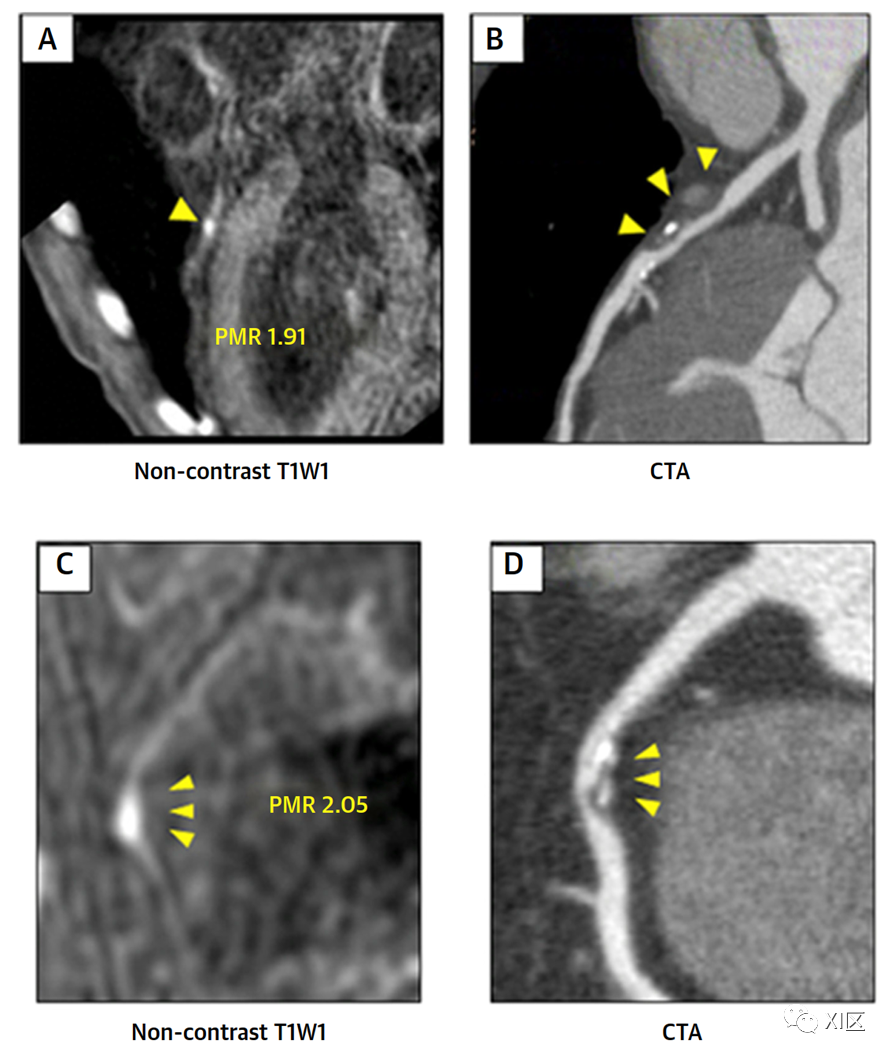
斑块血栓形成的心血管磁共振成像。(A)LAD近端和(C)RCA中高强度斑块(黄色箭头)的代表性非光栅T1加权成像(T1WI),其中斑块与心肌信号强度比(PMR)分别为1.91和2.05。(B,D)这些高强度信号各自对应于CTA上的左冠状动脉斑块和右冠状动脉斑块(CPR图像上的黄色箭头)。
分子 PET 成像还能识别动脉和静脉系统中的血栓形成。活化血小板上的糖蛋白 IIb/IIIa 受体是血栓形成的关键因素,也是分子成像的诱人靶点。18F 标记的纤维素类配体(18F-GP1)是一种新型放射性示踪剂,能与活化血小板上的糖蛋白 IIb/IIIa 受体高亲和力结合。
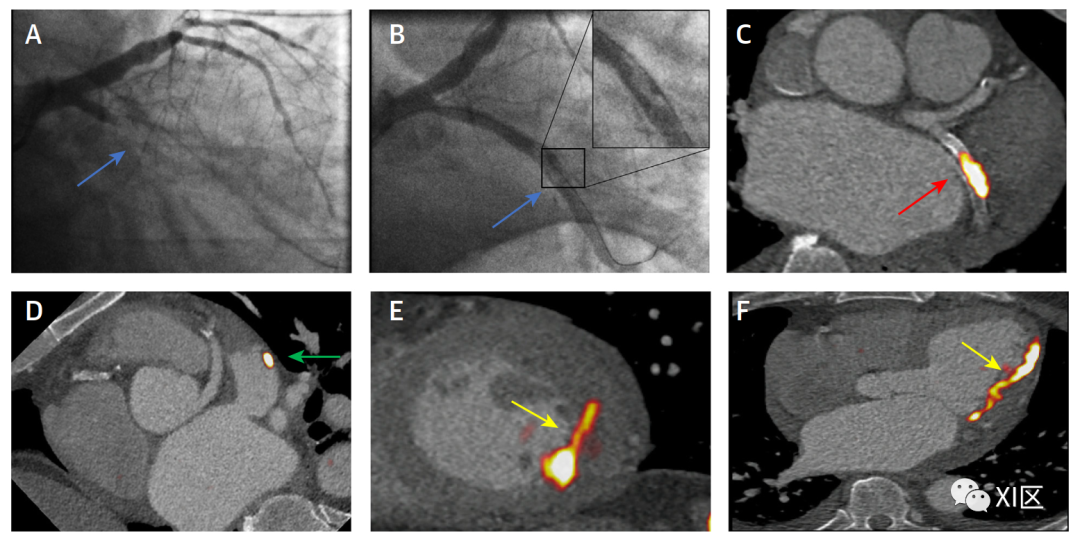
正电子发射断层扫描对斑块血栓形成的成像。心肌梗死的分型。有创冠状动脉造影显示(A)左回旋支近端闭塞(箭头),(B)再通后持续充盈缺损(箭头)。(C)18F标记的fiban类配体(18F-GP1)正电子发射断层扫描/计算机断层扫描(PET/CT)显示摄取与支架冠状动脉段共定位,表明支架后面有血栓(箭头)。(D) 18F-GP1 PET/CT扫描显示摄取与填充缺陷共定位,表明左心耳中有额外的血栓(箭头)。(E,F)PET/CT上左心室侧壁18F-GP1的强烈摄取描绘了梗死心肌附近的血栓形成(箭头)。
一项涉及 51 名近期心肌梗死患者的前瞻性研究的早期结果显示,18F-GP1 与活化血小板和体内血栓结合的特异性很高。此外,18F-GP1 还能识别冠状动脉以外的活化血小板,有助于识别左心房和左心室的血栓形成,可能有助于区分 1 型和 2 型心肌梗死。未来需要进行 18F-GP1 研究,以探讨临床病情稳定患者亚临床斑块破裂的发生率,并确定其预后意义。
争议
斑块成像技术的飞速发展为描述斑块类型、负荷、活性和血栓形成提供了宝贵的方法。然而,这也导致了一些争议,也许这反映了这一领域的新生性质。斑块负荷的测量方法是否可以优化用于临床以及如何优化,这些方法是否可以改善临床效果,这些都还有待确定。对于哪种斑块类型能提供最有用的临床信息也存在争议。一些专家认为,评估斑块的总负荷或非钙化斑块负荷就足够了,而另一些专家则认为,对低密度斑块进行量化将提供最有用的信息。我们需要更多的数据,但随着将 CT 数据与结果相结合的大型纵向数据集(ORFAN;NCT05169333)的开发,以及人工智能支持的斑块快速定量分析工具的广泛应用,这些数据应该会陆续出现。
未来展望
现代无创成像技术现在可以检测斑块的负担、类型、活动性和血栓形成。虽然还需要进一步的优化和观察研究,但下一个关键步骤是研究如何在临床实践中最好地利用这些信息。许多医生已经将影像中发现的冠状动脉斑块的存在作为一种触发因素来开具他汀类药物和阿司匹林等预防性疗法的处方,国际指南建议使用 CT 钙化评分来帮助指导患者进行此类治疗。此外,斑块负荷和类型已被纳入更新的 CAD-RADS 2.0 共识声明中。尽管如此,仍需进一步研究如何评估斑块负荷、斑块类型、疾病活动性和斑块血栓形成来改善临床决策。
潜在的策略包括使用斑块负担评估而非心血管风险评分来指导无症状非梗阻性疾病患者的预防性治疗。例如,使用 CT 钙化评分或对比 CT 上同时存在非阻塞性斑块和阻塞性斑块,SCOT-HEART 2 随机对照试验正在对有心血管事件风险的无症状患者进行研究。其他潜在的策略包括:对斑块类型进行连续成像,以监测对新型疗法的治疗反应;对晚期动脉粥样硬化患者的疾病活动进行评估,以区分耗竭型(burnt-out)动脉粥样硬化和活动型动脉粥样硬化,从而做出针对患者的决策;对急性冠状动脉综合征患者进行斑块血栓形成成像,以区分 1 型和 2 型心肌梗死。将斑块负荷、类型、活动性和血栓形成纳入临床实践最终需要进行随机对照试验,研究使用斑块成像评估进行针对性治疗是否能改善患者预后,以及是否具有成本效益。值得注意的是,最近的随机对照试验为这一概念提供了早期支持,证明在 CT 引导下对非阻塞性和阻塞性冠状动脉斑块疾病患者进行阿司匹林和他汀类药物治疗可降低后续心肌梗死的风险。在个性化医疗的新时代,利用先进的斑块成像技术将不断增加的动脉粥样硬化治疗药物在正确的时间提供给正确的患者,这似乎终于成为了一个现实的前景。
最后,改善患者的症状、功能和生活质量仍然是冠状动脉疾病评估中更好地进行风险分层的一个关键目标。为此,基于缺血的成像评估仍然非常重要,既适用于阻塞性和非阻塞性冠状动脉粥样斑块患者,也适用于指导症状顽固的患者的血管再通策略。我们应该认识到冠状动脉疾病患者的表现正在发生变化,1 型心肌梗死的患者越来越少,弥漫性动脉粥样硬化和冠状动脉微血管功能障碍的患者越来越多。因此,利用正电子发射计算机断层显像和心血管磁共振等技术对心肌血流和血流储备进行先进的定量评估,以及采用包括CT血流储备分数和血运重建计划图(revascularization planners)在内的新型 CT 方法,仍具有重要作用。最终,这些技术可提供与冠状动脉斑块成像互补但截然不同的信息:解剖评估可用于心肌梗死风险,缺血评估可用于症状调查。
结论
我们正站在冠状动脉疾病评估新时代的门槛上,人们越来越关注动脉粥样硬化斑块和导致心肌梗死的病理过程,特别是斑块负荷的评估,这已经具有临床实用性,并将进一步发展,斑块类型、疾病活动性和斑块血栓形成的标记物也有望改善患者的风险分层,并实现个性化的药物治疗方法。